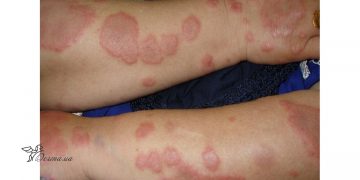
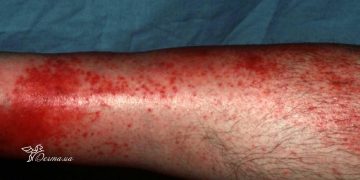
Пузырчатка (пемфигус) – это злокачественный аутоиммунный процесс, который проявляется образованием на невоспаленной коже и слизистых оболочках пузырей, появляющихся вследствие акантолиза (когда клетки эпидермиса теряют связь между собой), болезненных эрозий. При отсутствии терапии распространяются по всему телу и могут привести к летальному исходу.
Чаще всего средний возраст начала болезни составляет 40 лет. Дети редко болеют этим заболеванием. Исключение – бразильская пузырчатка, она поражает людей молодого возраста и детей.
Содержание
- Причины пузырчатки
- Классификация пузырчатки
- Клиническая картина пузырчатки
- Диагностика пузырчатки
- Лечение пузырчатки
- Прогноз пузырчатки
Причины пузырчатки
Этиология данного заболевания до конца не известна. При длительном и тщательном исследовании обнаружилось, что основное значение имеют аутоиммунные процессы в организме. У людей, страдающих этой болезнью, обнаруживают циркулирующие аутоантитела типу G, они имеют отношение к межклеточному веществу шиповидного слоя эпидермиса.
В эпидермисе существуют клетки десмоглеин-1 и десмоглеин-3,они связаны с помощью кератиноцитов. В крови больных находят аутоантитела к этим клеткам.
Взаимодействие аутоантител с ДСГ-1 и ДСГ-3 приводит к акантолизу (то есть к нарушению связи между кератиноцитами), вследствие чего внутри эпидермиса и слизистых оболочек формируются щели, которые заполняются межклеточным веществом и образовываются пузыри. Шиповидный слой – это ростковый слой, именно здесь происходит рост и обновление клеток эпидермиса. По мере его роста пузыри разрываются и образуются эрозии.
Постоянные стрессы, генетическая предрасположенность, влияние ультрафиолетового облучения, прием медикаментов, хронические сопутствующие патологии – все это является предрасполагающими факторами для данного заболевания.
Классификация пузырчатки
В зависимости от клинических проявлений и причин выделяют следующие виды пузырчатки:
- вирусная;
- вульгарная;
- себорейная;
- вегетирующая;
- листовидная;
- бразильская;
- медикаментозная.
Клиническая картина пузырчатки
В начале болезни пациенты обращаются к стоматологу, так как первый пузырь возникает в ротовой полости. Стоматологи начинают лечить так называемый стоматит. Успех невелик, а пациенту становится все хуже и хуже, боль становится невыносимой. Когда процесс запущен до такой степени, что пациенту тяжело говорить, принимать пищу, передвигаться, он решает обратиться к дерматологу. Чтобы не допустить такой ситуации, разберем основные симптомы и виды пузырчаток.
Каждая клиническая форма имеет свои особенности. Начнем с самой распространенной – вульгарной.
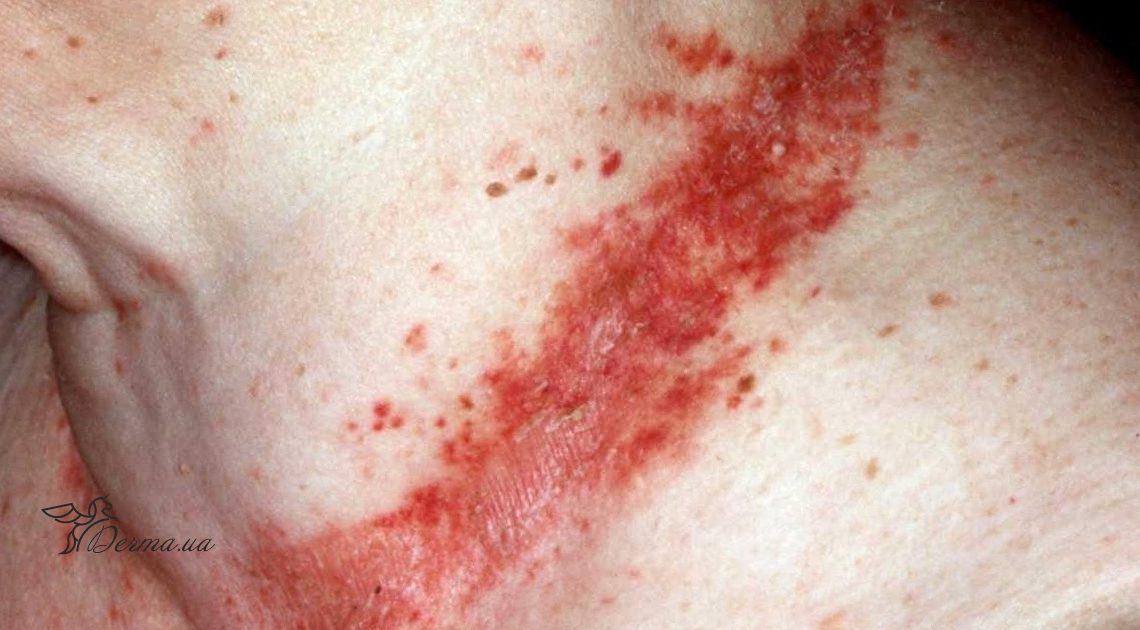
Вульгарная пузырчатка проявляется появлением вялых, болезненных пузырей сначала на слизистых оболочках (чаще это ротовая полость), а потом процесс распространяется по всему телу.
Итак, первый симптом вульгарной пузырчатки – это болезненные, вялые пузыри. Их локализация:
- ротовая полость;
- область груди;
- спина;
- живот.
Пузыри расположены на неизмененной коже, внутри них серозное содержимое. Через пару дней они начинают лопаться и оставляют после себя ярко-красные болезненные эрозии.
Поначалу состояние больных удовлетворительное, но затем начинает ухудшаться, поднимается температура, возникает слабость. Эрозии эпителизируются очень долго.
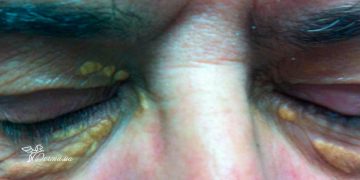
Себорейная пузырчатка возникает на себорейных участках кожи (волосистая часть головы, лицо, шея, спина, грудь). Сначала появляются пятна и вялые пузыри. Они очень быстро превращаются в чешуйки – корочки. После удаления корочек возникает гладкая, влажная, болезненная эрозированная поверхность. Часто пациенты не замечают образования пузырей, так как они очень быстро трансформируются в корочки. Себорейная пузырчатка протекает доброкачественно, в отличие от вульгарной.
Вегетирующая пузырчатка считается разновидностью вульгарной и делится на:
- вегетирующую пузырчатку Аллопо;
- вегетирующую пузырчатку Ноймана.
При пузырчатке Аллопо присутствуют пустулезные (гнойничковые) и вегетирующие очаги с самого начала заболевания. Пузыри в данном случае отсутствуют. Чаще очаги локализуются в больших складках, на слизистой ротовой полости. Течение этого вида болезни более доброкачественное. Наблюдаются частые ремиссии.
Вегетирующая пузырчатка Ноймана характеризуется внезапным появлением пузырей и злокачественным течением. Пузыри быстро вскрываются, обнажая эрозированную поверхность. На эрозиях наблюдаются папилломатозные разрастания.
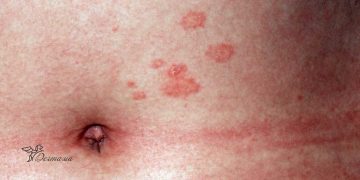
Чаще процесс локализуется на слизистой оболочке полости рта, в подмышечных впадинах, под молочными железами, в аногенитальной области, около пупка, в пахово-бедренных и межъягодичной складках.
Листовидная пузырчатка – сначала появляются маленькие вялые пузыри, которые не привлекают особого внимания и быстро трансформируются в шелушащиеся эрозии с корками.
Очаги имеют четкие границы с окружающей кожей и располагаются по себорейному типу (волосистая часть головы, спина, грудь, шея, лицо). Под действием ультрафиолетового облучения заболевание может обостряться. Пациенты жалуются на сильное жжение и болезненность в зоне поражения. В отличие от вульгарной пузырчатки, очаги на слизистой оболочке наблюдаются крайне редко, даже если процесс распространенный.
Бразильская пузырчатка по клиническим проявлением очень похожа на листовидную. Она распространена в западной части Бразилии и в северной Аргентине, Парагвае, Боливии, Перу, Венесуэле. Это семейная болезнь, и чаще она возникает у молодых девушек и женщин до 30 лет.
Медикаментозная пузырчатка ассоциирована с препаратами группы пеницилламинов. Клинически проявляется как листовидная пузырчатка.
Диагностика пузырчатки
Диагностика данного заболевания основывается на лабораторных методах исследования и клинической картине.
Первый метод, который поможет в постановке диагноза – это цитологический метод (метод по Тцанку). Он основан на получении мазков – отпечатков из дна свежей эрозии. Для этого используют предметное стекло, которое плотно прикладывают к поверхности свежей эрозии. После этого полученные мазки высушивают и красят по методу Гимзы–Романовского. Полученный препарат рассматривают под микроскопом, где обнаруживают акантолитические клетки Тцанка.
Второй метод – гистологический. Берут биопсию пузыря и краевую зону эрозии с захватом непораженной кожи. При диагностике наблюдают внутриклеточный отек и отсутствие межклеточных связей.
Третий метод – иммунофлюоресценция. Основным признаком патологии является обнаружение IgG – аутоантител, направленных против клеточной поверхности кератиноцитов.
Также существуют несколько субъективных симптомов, которые могут помочь в диагностике данного заболевания.
- Симптом Никольского – при поскабливании пальцем здоровой на вид кожи возле пузырей происходит отторжение поверхностных слоев эпидермиса с образованием эрозий.
- Краевой симптом Никольского – при потягивании пинцетом за обрывки покрышки пузыря происходит отторжение эпидермиса далеко за границами видимой эрозии.
- Симптом Асбо–Хансена – при нажатии на пузырь происходит увеличение его площади.
Лечение пузырчатки
До того как глюкокортикоиды вошли в терапевтическую практику, вульгарная пузырчатка приводила к летальному исходу практически во всех случаях, а листовидная являлась смертельным заболеванием приблизительно у 60% пациентов. Применение системных глюкокортикоидов и иммуносупрессивной терапии значительно улучшило прогноз при этой болезни.
К лечению данной патологии существуют различные подходы. Терапия вульгарной пузырчатки должна осуществляться с момента возникновения первых симптомов, даже если процесс носит ограниченный характер, так как в дальнейшем он может принять генерализованную форму и при отсутствии лечения приведет к летальному исходу.
Но в некоторых случаях процесс долгое время может быть локализованный, и заболевание может иметь благоприятный прогноз. Так, при листовидной пузырчатке можно не применять системную терапию. В этом случае можно обойтись местными кортикостероидами. Но если процесс становится генерализованныс, подключают системную терапию.
Основным направлением терапии является применение системных глюкокортикоидов, преимущественно преднизолона.
Сначала назначают ударную дозу ГКС. Дозировку должен выбирать исключительно врач, так как самостоятельно неправильно выбранная доза может привести к тяжелым последствиям.
Ударная доза – это та минимальная доза, при которой достигается стабилизация процесса. Начинают со 100–120 мг/д. преднизолона.
При достижении стабилизации процесса, назначают поддерживающую дозу. Поддерживающая доза – это та минимальная доза, при которой процесс сохраняется стабильным.
Принимать ГКС необходимо таким образом:
- 2/3 дозы принимают после еды утром;
- 1/3 дозы днем.
Если для контроля заболевания требуются дозы глюкокортикоидов выше минимальных или имеются противопоказания для применения системных глюкокортикоидов, то для терапии пузырчатки применяются другие иммуносупрессивные препараты. Во многих случаях лечение часто начинают с одновременного приема преднизона и иммуносупрессивного препарата. Иммуносупрессивным препаратом первого выбора является азатиоприн. Также применяют дапсон, циклофосфамид и т. п.
Местная терапия заключается в применении водных растворов анилиновых красителей, мазей, кремов и аэрозолей, которые имеют в своем составе глюкокортикоиды.
Также возможны дополнительные методы лечения:
- плазмаферез;
- ритуксимаб;
- внутривенное введение иммуноглобулина.
Прогноз пузырчатки
Пузырчатка в большинстве случаев имеет злокачественное течение. Поэтому при первых признаках заболевания необходимо сразу обратиться к врачу. Категорически запрещается заниматься самолечением, так как риск летального исхода возрастает на 50–60 %.
При адекватной терапии и выполнении всех рекомендаций врача прогноз относительно благоприятный.