Корь (Morbilli) — острое вирусное контагиозное заболевание, которое характеризуется повышением температуры, интоксикационным синдромом, катаральными явлениями верхних дыхательных путей и слизистых оболочек глаз (конъюнктивит), а также появлением на коже пятнисто-папульозних высыпаний (экзантем). Болеют чаще всего дети в возрасте от 1 до 5 лет, до 3 месяцев, как правило, не болеют, что связано с пассивным иммунитетом, который дети получают от матери при рождении. Корь может поражать и взрослых, особенно со сниженным иммунитетом.
Этиология кори
Вирус кори относится к роду Morbillivirus, который принадлежит к семейству Paramyxovirideae. Вирионы округлой формы, где диаметр достигает 120-280 нм, содержит оболочку толщиной 10-20 нм, которая построена из белков, липидов и углеводов, где на поверхности размещаются мелкие ворсинки, длина которых до 10 нм. Центральная часть вириона содержит нуклеокапсид, где и содержится РНК-вируса. Антигены оболочки способны к комплементсвязываемой и гемаглютинирующей активности и вызывают в организме вирус нейтрализующие антитела. Все известные штаммы вируса содержат однородные антигены.
Эпидемиология кори
Источником инфекции является только больной человек с корью. Но наиболее опасным и заразным является человек в период катаральных явлений и в первый день появления высыпаний на коже (2-4 дня инкубационного периода и до 4 дня высыпаний). В дальнейшем заразность уменьшается, с третьего дня, а после четвертого дня больной считается незаразным для окружающих людей.
Распространение инфекционно-вирусного процесса происходит воздушно-капельным путем. Корь распространяется при чихании, кашле с каплями слизи, слюны, где находится вирус кори. Корь выделяется в окружающую среду с потоком воздуха и может распространяться в соседние комнаты, и через коридоры в соседние квартиры. Возможно распространение вируса через вентиляционные системы с нижнего этажа до высших этажей.
Заболеваемость корью наблюдается в течение целого года, но самые вспышки возникают в осенне-зимний и весенний период.
Патогенез кори
Слизистые оболочки верхних дыхательных путей (носоглотка, ротоглотка), а также конъюнктивы глаз являются входными воротами, где начинается процесс проникновения вируса.
Как правило, проникновение начинается со слизистой оболочки носоглотки, где вирус попадает в кровь и его можно найти с первых дней инкубационного периода.
Максимальная циркуляция вируса наблюдается в конце катарального периода и в первый день появления высыпаний. Именно поэтому в эти дни обнаруживается вирус в большом количестве в выделениях слизистых оболочек верхних дыхательных путей.
После инкубационного периода возникает процесс распространения вируса по организму (вирусемия), где происходит в дальнейшем проникновение вируса в кровь, а дальше репродукция вируса в клетках ретикулоэндотелиальной системы.
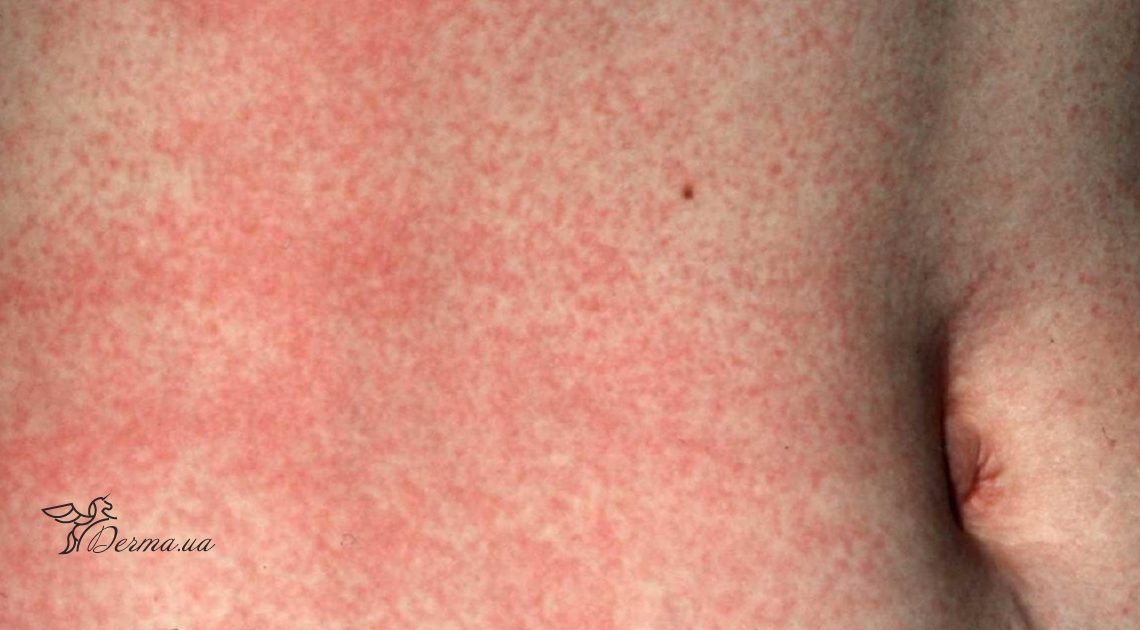
Типичным проявлением вируса кори является наличие высыпаний на коже, которые связанные с размножением вируса в кожных покровах. Проявляется периваскулярным воспалением с выраженным экссудативным компонентом и клинически выглядит как пятнисто-папулезные высыпания (экзантема) на теле.
Вирус кори влияет на иммунную систему, вызывая иммуносупрессивное действие, Т-клеточный иммунодефицит сохраняется до 30 дней с момента появления высыпаний и способствует развитию в дальнейшем осложнений.
После перенесенного заболевания иммунитет становится устойчив, повторение заболевания возникает крайне редко.
Клиническая картина кори
Клиническую картину кори разделяют на периоды: инкубационный (10-14 дней), катаральный период (3-5 дней), период высыпаний (3-4 дня), период пигментации (6-10 дней).
Корь классифицируют:
- типичная форма (легкая, среднетяжелая, тяжелая, которая может быть с геморрагическим компонентом или без);
- атипичная форма (геморрагическая, стертая, гипертоксическая, митигированная).
Типичная форма
Типичная форма характеризуется инкубационным, катаральным и периодом высыпаний. Заболевание, как правило, возникает остро и сопровождается симптомами интоксикации: повышение температуры до 39 ° С, слабость, головная боль, снижение аппетита, бессонница и другие. Параллельно присоединяются катаральные явления, которые проявляются в виде кашля, заложенности и выделений из носа, слезотечение, боли и першения в горле и другие. Дети в этот период очень раздражены и капризны, плохо засыпают.
При осмотре слизистой рта на 2-3 сутки можно найти патогноманический симптом данного заболевания-пятна Филатова-Коплика-Бельского, которые выглядят как беловатые мелкие пятна, окруженные венчиком гиперемии и расположены на переходе слизистой щек, ориентир малые коренные зубы, могут распространяться на слизистую десен. С появлением высыпаний пятна Филатова-Коплика исчезают.
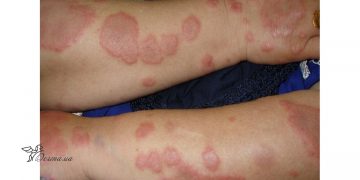
Далее наступает период высыпаний, который сопровождается повышением температуры, нарастанием интоксикации и катаральных явлений. Очень важным моментом является понимание, что высыпания при кори имеют этапность. Сначала сыпь появляются на лице и шее. Далее в течение суток высыпания распространяются на грудь, на второй день возникают на туловище, руках и бедрах, а на третий день — как правило, на голенях и предплечье.
Сыпь вначале имеет вид мелких папул, которые со временем группируются в большие пятнисто-папулезные высыпания и могут сливаться при массовой сыпи. Это все может сопровождаться легким зудом.
Период пигментации начинается на четвертый день от появления высыпаний. Температура нормализуется, минимальные интоксикационные симптомы. Сыпь постепенно начинает бледнеть, теряет свою папулезность, становятся буроватыми на вид и сопровождаются отрубевидным шелушением кожи. Пигментация сохраняется около 2 недель.
Атипичная форма
Митигированная форма возникает у людей, которые предварительно применяли в инкубационном периоде противокоревой гамма-глобулин, или привитые, но потеряли иммунитет. Тогда инкубационный период удлиняется до 25 дней, симптомы легкие: катаральные, субфебрильная температура или же нормальная, нарушение этапности высыпаний, высыпания вообще могут быть или очень мелкие, или же узелковые.
Абортивная форма характеризуется типичным началом, но при появлении высыпаний через 2 дня они исчезают. Сыпь легкая и, как правило, поражает только лицо и туловище.
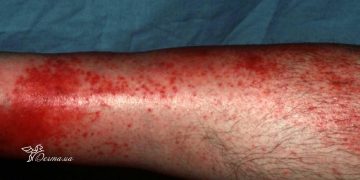
Геморрагическая форма характеризуется тяжелым интоксикационным периодом и геморрагическим синдромом: множественные подкожные кровоизлияния, гематурия (кровь в моче), кровь в кале и прочее.
При гипертоксической форме наблюдается тяжелый интоксикационный процесс, с острой сердечно-сосудистой недостаточностью и менингоэнцефалитической симптомами.
Осложнения кори
- Ларингит (круп).
- Ринит, синусит.
- Бронхит, пневмония.
- Энцефалит.
Диагностика кори
Диагноз кори устанавливается врачом-инфекционистом, который отталкивается от ряда клинических и эпидемиологических признаков. В первую очередь врач осматривает больного, начиная со слизистых оболочек глаз, полости рта, горла, также обращает внимание на лимфатические узлы, выполняя пальпацию их. Врач расспрашивает о контакте с больным на корь человеком или были в анамнезе заболевания корью, вакцинации и тому подобное. Выявление катаральных явлений (бронхит, фарингит, конъюнктивит), высыпаний, пятен Филатова-Коплика.
Также осуществляются ряд лабораторных исследований, а именно общий анализ крови, где отмечается лейкопения, лимфоцитоз и рост СОЭ. А также выполняется цистоскопия мазков-отпечатков из носоглотки или ротоглотки, где можно найти типичные гигантские клетки. Различные серологические исследования, один из них РПГА, где отмечается рост титра антител в несколько раз. А также ИФА (иммуноферментный анализ) выявление и рост IgM (острый период) и IgG (перенесенное заболевание) в 4-5 раз. И метод ПЦР-где определяется РНК Morbillivirus в исследованных материалах (моча, кровь, слюна) – самый быстрый метод диагностики.
Лечение кори
Этиотропного лечения не существует на данный момент.
Лечение при легкой стадии заболевания может осуществляться в домашних условиях, но под контролем врача. Больным предоставляется покой, постельный режим на время лихорадки, а также постоянное питье. Выполняется надлежащий уход за больным и обязательное систематическое проветривание, влажная уборка.
По несколько раз выполняется промывка горла, носа, ротовой полости дезинфицирующими растворами (хлоргексидин) или раствором соды. При наличии конъюнктивита уменьшить освещение в комнате, капли в глаза (сульфацил, Окомистин). При выраженном повышении температуры назначают жаропонижающие средства (парацетамол, ибупрофен), при кашле-отхаркивающие (Муколван, лазолван, ацетилцистеин). При появлении осложнений и присоединении бактериальной инфекции назначают антибиотикотерапию, которую выписывает врач с предыдущими исследованиями. Госпитализации подлежат больные, в которых корь протекает в тяжелой форме и с осложнениями.
Профилактика кори
Основной неспецифической профилактикой является раннее выявление и диагностика кори. Больного корью необходимо изолировать от здоровых от начала заболевания до пятого дня с момента появления высыпаний. Больные, контактировавших с больным изолируются на 17 дней с момента последнего контакта. Дети, привитые живой вакциной, школьники старше 2-го класса и взрослые не подлежат карантину. Основным принципом специфической профилактики является вакцинация детей. Вакцинация осуществляется в возрасте 1 и 6 лет.