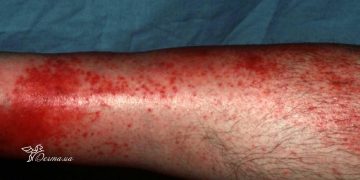
Геморрагический васкулит (болезнь Шенлейна-Геноха или пурпура Шенлейна-Геноха) — это заболевание, относящееся к системным васкулитам и характеризующееся поражением артериол, капилляров и венул, преимущественно, кожи, суставов, брюшной полости и почек. Термин «системные васкулиты» охватывает группу патологических состояний, особенностью которых является воспаление и некроз стенок сосудов.
Системные васкулиты считаются редкими заболеваниями, одним из самых распространенных среди которых является пурпура Шенлейна-Геноха.
Содержание
- Причины геморрагического васкулита
- Классификация геморрагического васкулита
- Симптомы геморрагического васкулита
- Диагностика геморрагического васкулита
- Лечение геморрагического васкулита
- Прогноз при геморрагическом васкулите
Причины геморрагического васкулита
Болезнь чаще всего дебютирует в возрасте 5-20 лет, с одинаковой частотой среди девушек и парней. Развивается, преимущественно, в результате предварительно перенесенной вирусной или бактериальной инфекции, на которую организм дает сверхсильный иммунный ответ (гиперергия). Другими провоцирующими факторами могут быть переохлаждение, медикаментозная непереносимость, пищевая аллергия, укусы насекомых, прививки.
В результате такого гиперергического ответа происходит усиление продукции иммуноглобулинов типа А (IgA). Именно этот вид иммуноглобулинов входит в состав иммунных комплексов, оседающих на стенках сосудов. Такая фиксация комплексов на поверхности сосудистой стенки активирует следующие звенья воспалительного процесса: миграцию лейкоцитов, высвобождение ферментов и др. В результате повреждается эндотелий (выстилка сосудов), усиливается его проницаемость, что приводит к выходу эритроцитов из кровеносного русла и образованию так называемых эритроцитарных экстравазатов.
Классификация геморрагического васкулита
По характеру течения васкулит Шенлейна-Геноха подразделяют на:
- молниеносный;
- острый;
- хронически-рецидивирующий с длительными ремиссиями.
По клиническим проявлениям выделяют следующие формы заболевания:
- кожная;
- суставная;
- абдоминальная;
- почечная.
Степень активности процесса:
- минимальная (только изменения со стороны кожи и несущественные изменения лабораторных показателей);
- умеренная;
- высокая (наличие абдоминального синдрома или гломерулонефрита).
Симптомы геморрагического васкулита
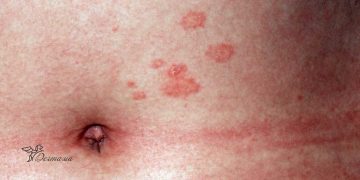
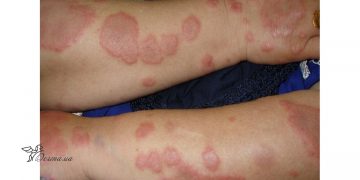
Одним из типичных проявлений болезни является поражение кожи. Характерно появление пурпуры — мелкопятнистых геморрагических элементов, которые пальпируются. К ним также могут добавляться папулы (бугорки), уртикарные элементы (крапивница). Сыпь располагается на коже голеней, стопах, постепенно поднимаясь вверх, появляясь на бедрах, ягодицах, редко — на животе, спине, руках. Появление пурпуры может сопровождаться зудом. Проявления усиливаются при длительном пребывании в вертикальном положении. При нажатии элемент сыпи не исчезает.
Суставной синдром появляется одновременно с кожным или с разницей в несколько дней и проявляется болью и / или воспалением суставов. Чаще симметрично поражаются голеностопный и коленные суставы, реже — локтевые и лучезапястные.
Абдоминальный синдром характеризуется болью в животе спастического характера, тошнотой, рвотой и диареей, иногда с примесью крови. На слизистой оболочке кишечника и брюшине, как и на коже, располагаются геморрагические высыпания. Иногда течение болезни осложняется язвами и перфорацией кишечника и развитием перитонита.
Поражение почек часто протекает бессимптомно и диагностируется при проведении общего анализа мочи. Однако, возможно развитие хронической почечной недостаточности.
Изредка могут быть изменения со стороны легких (кровохарканье) или нервной системы (головная боль, судороги, нарушения психического статуса и т.д.).
Для болезни характерно легкое течение среди детей, более тяжелое, с большой вероятностью почечных поражений, — среди взрослых.
Худшим считается молниеносное течение, для которого характерно острое начало и быстрое развитие симптоматики. Тяжесть состояния обусловлена генерализованной сыпью. Возможен летальный исход в результате кровоизлияния, тромбогеморрагий, поражения мозга.
Диагностика геморрагического васкулита
Болезнь подозревают при наличии пурпуры, которая пальпируется, расположенной на голенях.
Общий анализ крови указывает на наличие воспалительного процесса в организме — незначительное повышение СОЭ (скорости оседания эритроцитов). В биохимическом исследовании крови важны повышение уровня иммуноглобулинов типа А и умеренное повышение СРБ (С-реактивный белок свидетельствует о воспалительном процессе). В общем анализе мочи возможна незначительная гематурия (наличие крови) и протеинурия (наличие белка).
Одним из наиболее информативных методов обследования в данном случае является биопсия кожи, которую следует провести в течение 24 часов после появления пурпуры. При гистологическом исследовании биоптата будут выявлены депозиты иммуноглобулина типа А. Возможно проведение биопсии почек в случае значительной гематурии и протеинурии.
Лечение геморрагической пурпуры
Во время острой фазы необходимо соблюдать постельный режим. Часто болезнь имеет доброкачественное течение и переходит в ремиссию даже без лечения. Лечение проявлений со стороны кожи и суставов при отсутствии нарушений работы почек предусматривает использование нестероидных противовоспалительных средств (НПВС). При наличии поражений почек НПВП противопоказаны и рекомендован прием ГКС. Кожные симптомы уменьшаются при использовании дапсона.
Тяжелые состояния, сопровождающиеся абдоминальной синдромом, тяжелым поражением почек, нервной или других систем органов, нуждающихся в терапии ГКС, а именно преднизолоном. Возможна комбинация преднизолона с иммуносупрессивными лекарственными средствами (азатиоприн, циклофосфамид, мофетила микофенолат). Сопутствующим методом лечения может быть плазмаферез. Данная процедура предусматривает разделение крови на клеточную и жидкую части (плазму). Именно в плазме циркулируют иммунные комплексы, приводящие к развитию заболевания. Поэтому эту часть крови или изымают, вводя в кровяное русло плазмозаменители, или удаляют иммунные комплексы и возвращают в организм очищенную плазму.
Для лечения почечной патологии назначают ингибиторы АПФ фактора.
Профилактика тромбозов предусматривает использование прямых антикоагулянтов (гепарин) и антиагрегантов (пентоксифиллин, дипиридамол и т.п.).
Прогноз при геморрагическом васкулите
Прогноз при болезни Шенлейна-Геноха, преимущественно, благоприятный. Часть пациентов даже не требует медикаментозного лечения.
Выздоровление наступает в течение 1-2 недель. При установленной связи с перенесенной инфекцией или медикаментозной непереносимостью часто можно ожидать полного выздоровления. Хроническое рецидивирующее течение болезнь приобретает при тяжелой нефропатии, поэтому последняя считается неблагоприятным прогностическим фактором.
Пятилетняя выживаемость при геморрагическом васкулите составляет почти 100%.