Дерматомиозит (болезнь Вагнера) — болезнь группы коллагенозов, которое является системным прогрессирующим заболеванием соединительной ткани с преимущественным поражением поперечно-полосатой и гладкой мускулатуры с нарушением двигательной функции, а также поражением кожи и внутренних органов.
Как правило, болезнь поражает в возрасте 40-60 лет, женщины болеют в 2 раза чаще, чем мужчины, возможны варианты детского дерматомиозита. Дерматомиозит ассоциируется с другими аутоиммунными заболеваниями, вирусными заболеваниями, а в большинстве случаев с раком, особенно мочеполового тракта у женщин, а также желудочно-кишечным трактом. Поэтому в большинстве случаев дерматомиозит — паранеопластический, то есть, связан с онкологическими заболеваниями.
Содержание
- Этиология и патогенездерматомиозита
- Классификация дерматомиозита
- Клиническая картина дерматомиозита
- Диагностика дерматомиозита
- Лечение дерматомиозита
- Прогноз дерматомиозита
Этиология и патогенез дерматомиозита
Этиопатогенез дерматомиозита еще до сих пор является спорным вопросом, который не до конца изучен. Среди возможных причин заболевания отмечают: генетическую предрасположенность (наблюдались семейные случаи заболевания), инфекционный агент (вирус Коксаки, Миксовирусы, парамиксовирус, Пикорнавирусы, токсоплазмоз), лекарственные препараты, вакцинация, введение сывороток, эмоциональные стрессы, чрезмерная инсоляция, переохлаждение, тяжелые физические травмы, контакт с химическими веществами.
Наиболее достоверной является концепция патогенеза – вирусно – иммунно -генетическая. Значение вируса подтверждается обнаружением цитоплазматических включений, а именно нуклеопротеидов вируса Коксаки, Пикорнавирусы и других. Но остается вопрос или являются непосредственно вирусы толчком к заболеваниям или, же является результатом вторичного инфицирования.
Генетическое звено патогенеза связано с дефектом гена, ответственного за второй компонент комплемента, отвечающий за прогрессивность дерматомиозита.
Иммунный механизм в развитии дерматомиозита свидетельствует об обнаружении волчаночных клеток, ревматоидного фактора, антинуклеарных антител. Аутоиммунный характер подтверждается высокими титрами антител к скелетным мышцам, сенсибилизированных к ним Т-лимфоцитов, циркулирующих иммунных комплексов.
Классификация дерматомиозита
- Первичный (идиопатический) дерматомиозит.
- Вторичный (паранеопластический) дерматомиозит.
По форме разделяют:
- Идиопатический дерматомиозит.
- Идиопатический полимиозит.
- Дерматомиозит связан с опухолями.
- Полимиозит (дерматомиозит) связан с васкулитами (детскими).
- Overlap — синдром (смешанное заболевание соединительной ткани).
По течению:
- Острый.
- Подострый.
- Хронический.
Клиническая картина дерматомиозита
В клинической картине дерматомиозита выделяют основные кожные синдромы, мышечные, суставные и висцеральные. Основными критериями для диагноза дерматомиозита:
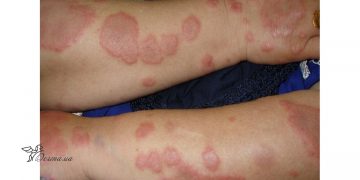
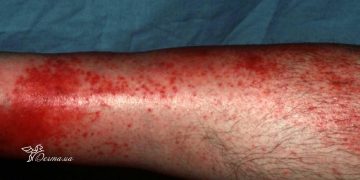
- Поражение кожи:
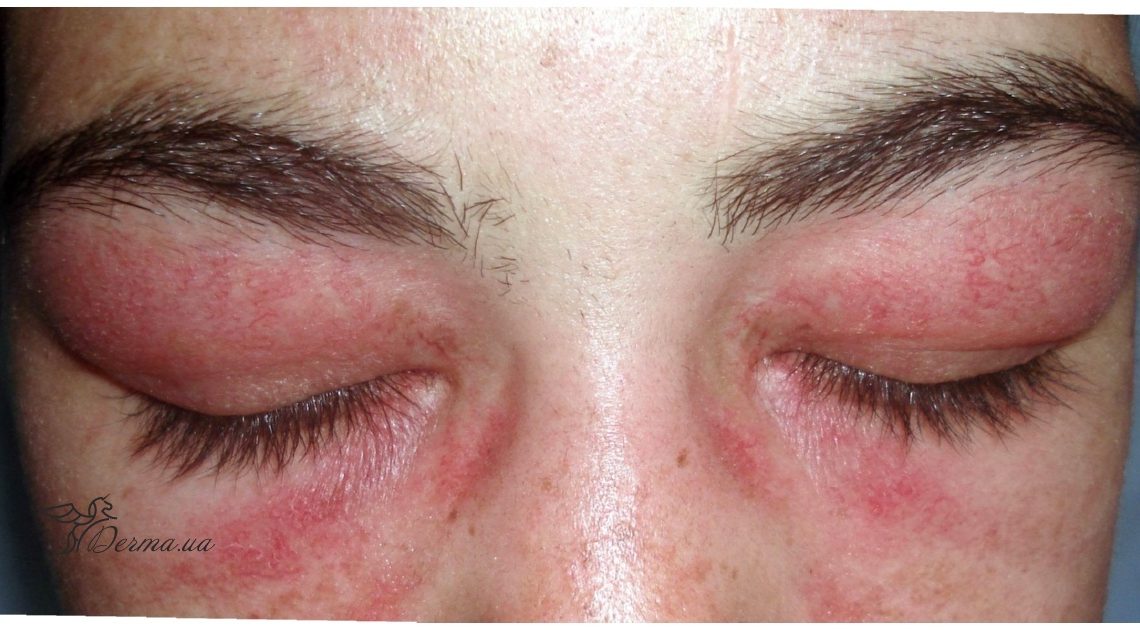
- представлены ярко-красной эритемой в периорбитальной зоне — «дерматомиозитные очки» или вокруг глаз отечная, приподнятая, слабо-ливедная эритема, которая создает впечатление будто человек только плакал;
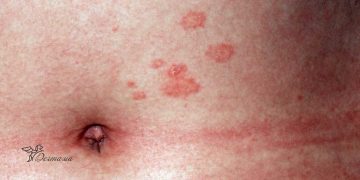
- признак Готтрона, где на межфаланговых суставах пальцев и локтевых сгибах воспаление эпидермиса приводит к атрофии и появления четко ограниченных, ливедных, эритематозных папул.
- симптом «шали» — лиловая эритема на задней поверхности шеи и задней поверхности плеч.
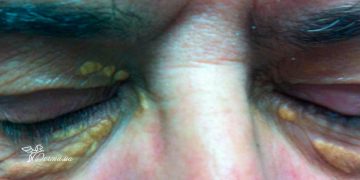
- Гиперкератоз ногтевых валиков, эритемы и телеагиектазии.
- Поражение мышц: в начале заболевания поражаются проксимальные группы мышц, чаще всего трехглавная мышца плеча (трицепс) и прямая мышца бедра. Больной испытывает затруднения при поднятии рук, расчесывании волос, и при вставании со стула, ходьбе. Также чувствует боль в плечевом поясе, как при активных, так и пассивных действиях, которая усиливается при пальпации врача. Со временем поражаются мышцы, которые иннервируются языкоглотковым и подъязычным нервами, что приводит к дисфагии и псевдобульбарному синдрому и проявляется у больного нарушением глотания.
- Стойкие отеки, где на фоне гиперемии особенно вокруг глаз, а также на разгибательных поверхностях конечностей при нажатии ямка не остается. Отеки не лечатся десенсибилизирующими средствами (антигистаминными).
- Кальциноз — возникает очень редко, проявляется в виде отложений кальцинатов в коже, подкожной клетчатке, мышцах, на разгибательной поверхности суставов. Это явление обычно связано с поздним стартом терапии.
- Поражение внутренних органов: сердце, почки, легкие, желудочно-кишечный тракт.
Диагностика дерматомиозита
Диагностика дерматомиозита требует от врача значительных знаний и понимания, а также помощи со стороны смежных специалистов (невролог, эндокринолог, ревматолог, терапевт и другие). Достаточно часто трудно отдифференциировать данное заболевание от системной красной волчанки, системной склеродермии, узелкового полиартрита и других заболеваний. Необходима тщательная полная диагностика организма с применением лабораторных и инструментальных методов.
Лабораторная диагностика:
- Общий анализ крови, может быть повышение СОЭ, лейкоцитоз, незначительная анемия (острое течение).
- Общий анализ мочи — миоглобинурия.
- Биохимический анализ крови — повышение КФК (КФК), ЛДГ в 10 раз, АСТ, АЛТ, С-реактивного белка и другие.
- Тест на jо-1-антитела — положительный в 20% случаях.
- Тест на АNА — повышение антинуклеарного фактора 1: 40-1: 80.
Дополнительные исследования:
- Электромиография — полифазные потенциалы малой продолжительности, спонтанные фибрилляции.
- Рентгенологическое исследование легких, ЭКГ, Эхо-ЭКГ, УЗИ, МРТ, КТ и прочее.
- Скрининг на наличие злокачественных заболеваний (полное обследование организма).
- Биопсия из очага поражения.
Лечение дерматомиозита
Базовое лечение основывается на системных ГКС, дозировку подбирает врач индивидуально для каждого больного. Также возможно сочетание стероидов с иммуносупрессивными препаратами по типу метотрексат или азатиоприн.
При выраженном поражении мышц применяют высокие дозы иммуноглобулина, который улучшают состояние больного и предупреждают почечную недостаточность вызванную накоплением миозина в почках.
Также необходимо применение солнцезащитных средств, применение защитной одежды, изменения поведения, по поводу загара на солнце, так как чрезмерная инсоляция только обостряет процессы высыпаний на коже при дерматомиозите.
В случае наличия зуда у больного применяют антигистаминные средства (неседативные — днем, седативные — ночью). Также необходимо выполнять лечебную физкультуру, правильное питание, физиотерапевтические средства и психологические консультации.
Прогноз дерматомиозита
В случае паранеопластического дерматомиозита, когда найдено онкологическое заболевание и со временем ликвидировано, то через 2-3 года симптомы дерматомиозита разрешаются. Решающим для прогноза фактором является ранняя диагностика и эффективное лечение. В случае неадекватного лечения летальность в первые 2 года крайне высокая, поскольку поражаются дыхательные мышцы
По работоспособности прогноз — неблагоприятный. Относительно дальнейшей жизни, все будет зависеть от систематического длительного лечения.