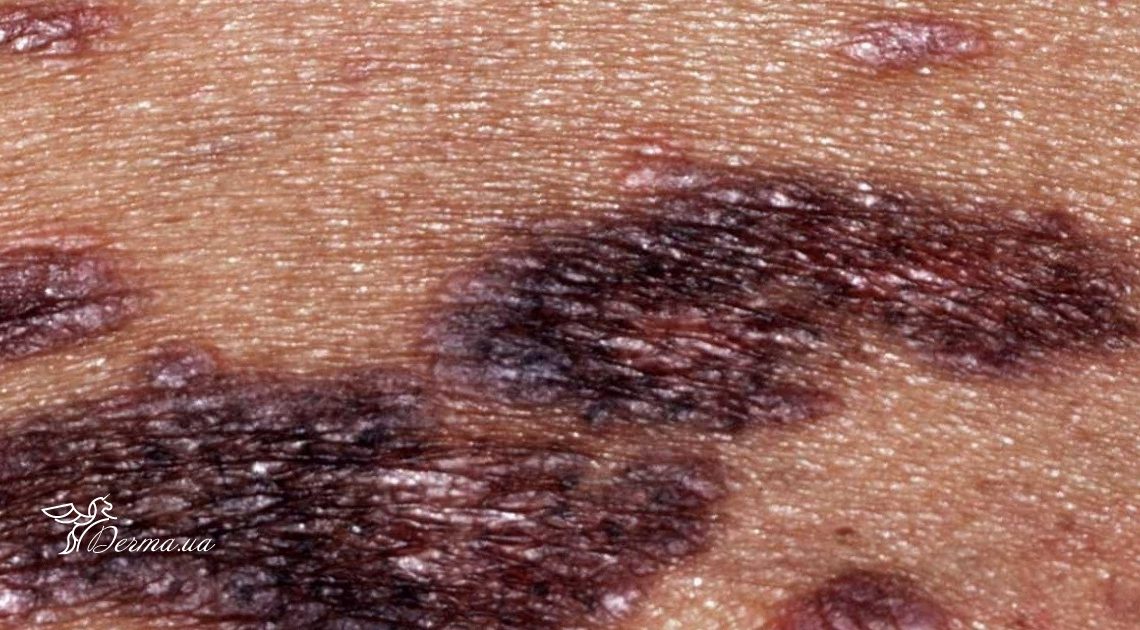
Червоний плоский лишай (лишай Вільсона, плескатий лишай, червоний лишай) – це хронічне запальне захворювання, що характеризується мономорфними висипаннями у вигляді папул (вузликів) на шкірі та слизових оболонках, що супроводжуються інтенсивним свербежем.
В останні десятиріччя зросла кількість хворих на червоний плоский лишай. Захворювання вражає дорослих людей обох статей віком 30–60 років. Зазвичай, чоловіки хворіють в молодому віці, а жінки – після 50 років. У жінок найчастіше вражаються слизові оболонки. Діти хворіють вкрай рідко.
Зміст
- Етіологія червоного плоского лишаю
- Патогенез червоного плоского лишаю
- Клінічна картина червоного плоского лишаю
- Класифікація червоного плоского лишаю
- Діагностика червоного плоского лишаю
- Лікування червоного плоского лишаю
- Прогноз червоного плоского лишаю
Етіологія червоного плоского лишаю
Це захворювання є мультифакторним за своєю етіологією. Його основою є генетична схильність, на яку нашаровуються ряд екзогенних (зовнішніх) та ендогенних (внутрішніх) чинників.
Існує декілька варіантів причин виникнення червоного плоского лишаю:
- порушення функції центральної нервової системи, рідше периферичної;
- інфекційно-вірусні чинники (вогнища хронічної інфекції);
- реакція гіперчутливості на різноманітні фактори – грибки, бактеріальні, медикаментозні (дуже частий провокуючий чинник розвитку цього захворювання);
- імунні порушення (пригнічення Т-лімфоцитів та функціональна недосконалість системи імунітету, наявність аутоімунних захворювань);
- ендокринні порушення (гормональні зрушення та обмінні розлади в організмі);
- генетичні фактори (відомі сімейні випадки захворювання на червоний плоский лишай).
Патогенез червоного плоского лишаю
Патогенез червоного плоского лишаю та його збудник досі до кінця не вивчені. Відомо, що імунологічні процеси відіграють визначну роль в формуванні цього захворювання. Відбувається зниження в крові кількості Т-клітин та їх функціональної активності. В елементах висипки виявиляють Т-клітини СD-4 та CD-8. Прогресування захворювання призводить до накопичення Т-клітин CD-8 та CD45RO (клітини памяті), а це призводить до формування запалення та передчасного процесу апоптозу (природня, генетично програмована смерть клітин). Захворювання може бути заразним.
Клінічна картина червоного плоского лишаю
Це захворювання характеризується появою на шкірі плоских вузликів (папул) невеликих розмірів. Улюблена локалізація – згинальні поверхні передпліччя, променевозап’ястного суглоба, ділянка ліктьового згину, підколінна ділянка, передня поверхня гомілки, статеві органи.
Для папул характерно:
- плоска поверхня;
- блискуча поверхня (особливо видно при боковому освітленні);
- червонувато-синюшний колір;
- полігоональність (форма може бути різною);
- в центрі пупкоподібне вдавлення.
Захворювання може розпочинатися зі слизових оболонок, а саме слизової щік, особливо по лінії змикання верхніх та нижніх зубів. Характерна поява дрібних білуватих елементів, смуг (нагадують тонку ніжну сітку). В разі травмування папул з’являються болісні ерозії, у важких випадках – ерозивно-виразкові форми, що можуть перероджуватись у злоякісні форми.
Патогномонічним симптомом червоного плоского лишаю є сітка Уікхема – білі цятки та смужки на поверхні папули, які посилюються після нанесення води, масла та олії.
У прогресуючій стадії захворювання відзначається позитивний феномен Кебнера – поява аналогічних висипань у місцях травмування.
Класифікація червоного плоского лишаю
Клінічні форми червоного плоского лишаю:
- Типова (класична) форма :
- лінійний – вузлики (папули) розташовуються лінійно, у вигляді смуг, інколи за ходом будь-якого нерва;
- кільцеподібний (цирцинарний) – папули групуються в кільцеподібну фігуру; найчастіше зустрічається у чоловіків на голівці статевого члена та на сосках у жінок;
- серпигенозний – одиничні серпигенозні (гірляндоподібні) вогнища, що залишають після себе ніжну атрофію та гіперпігментацію.
- Атипові форми:
- пігментний – перебігає з первинною чи вторинною пігментацією (наприклад, при конституціональних особливостях меланогенезу у хворого), але варто відзначити, що на слизових оболонках можна виявити типовий червоний плоский лишай;
- атрофічний – елементи висипки піддаються атрофічним змінам, тому після регресу червоного плоского лишаю буде виявлена атрофія;
- коралоподібний – дуже рідкісна форма, яка характеризується утворенням великих потовщених папул, що розташовуються у вигляді намиста, чергуються з дрібними папулами та ділянками пігментації;
- усічений – виникає зазвичай на гомілках, у вигляді «приплюснутих» папул, що вкриті невеликою кількістю лусочок;
- гіпертрофічний (бородавчастий, верукозний) – виникає найчастіше на нижніх кінцівках; на поверхні округлих папул фіолетового кольору з’являється верукозність (бородавчастість), рогові нашарування, лусочки; свербіж різної інтенсивності;
- еритематозний – зазвичай виникає гостро, на значній ділянці шкірного покриву, особливо на тулубі та кінцівках, виникає дифузне почервоніння з набряком та лущенням, типові папули дуже важко віднайти, допоки не зменшиться загальне почервоніння шкіри;
- бульозний (пемфигоїдний) – характеризується утворенням пухирів на папулах, бляшках, гіперемованих (почервонілих) та незмінених ділянках; цей вид червоного плоского лишаю може бути паранеопластичним процесом (свідчить про онкологічні захворювання інших органів);
- фолікулярний (гострокінцевий) – представлений гострокінцевими фолікулярними папулами чи у вигляді рубцевої алопеції волосистої частини голови, а також нерубцевої алопеції пахвинних впадин; при поєднанні елементів червоного гострокінцевого лишаю на шкірі тулуба, кінцівок та рубцевої алопеції (вогнищевої) волосистої частини голови та нерубцевої алопеції пахвинних складок і лобка – синдом Літла–Ласюера.
- Типова (класична) форма :
Діагностика червоного плоского лишаю
Діагностика для лікаря-дерматовенеролога не являє значної складності, оскільки він зможе виявити типові симптоми цього захворювання. Але за атипових форм досить важко віднайти класичні папули та симптоми, тому необхідні додаткові дослідження для точної постановки діагнозу та коректного лікування.
Додаткові методи дослідження:
- гістологічне дослідження – дифузний смугастий інфільтрат у верхньому шарі дерми та тільця Сівата на межі між епідермісом і дермою;
- метод імунофлюорисценції – на межі між дермою та епідермісом розташовуються накопичення фібрину, в тільцях Сівата – IgM, рідше IgA, та комплементу С3.
- консультація суміжних спеціалістів (терапевт, алерголог-імунолог, гінеколог, онколог).
Лікування червоного плоского лишаю
Лікування червоного плоского лишаю – досить важка справа. Оскільки ще досі не виявлена єдина теорія етіології та патогенезу, існує декілька методів лікування цього захворювання. Але успіху можна досягти при комплексному лікуванні та врахуванні тих причин, що могли спричинити червоний плоский лишай.
Основні принципи лікування такі:
- антибіотикотерапія (тетрациклінового ряду);
- антималярійні препарати (делагіл, плаквеніл);
- ретиноїди (ізотретиноін);
- антидепресанти та транквілізатори (мебікар, гідазепам, інгібітори зворотнього захоплення серотоніну);
- антигістамінні засоби (лоратадин, дезлоратадин);
- імунотерапія (вітаміни В, С, Е, нікотинова кислота, імуномодулятори);
- глюкокортикоїди (дексаметазон, преднізолон);
- місцеве лікування – топічні глюкокортикостероїди 3, 4 покоління, сірчано-саліцилові мазі.
Лікування індивідуальне для кожного хворого, а самолікування в домашніх умовах може призвести до непередбачених наслідків та ускладнень. Дуже важливо розпочинати лікування якомога швидше та разом із суміжними спеціалістами (гастроентеролог, терапевт, гінеколог та інші).
Прогноз червоного плоского лишаю
Захворювання є хронічним із можливими спалахами рецидивів, що провокуються різноманітними чинниками, зокрема стресом, емоційним перенапруженням, хронічними інфекційними процесами в організмі та ін.
Прогноз при червоному плоскому лишаю зазвичай сприятливий. Але можливі варіанти переродження папул у злоякісні форми раку. Особливої уваги потребує ерозивно-виразкова форма червоного плоского лишаю, що є резистентною до всіх методів лікування та погано загоюється та бульозна (пемфигоїдна) форма, яка є ознакою раку внутрішніх органів.